ออกซิเจนเป็นองค์ประกอบหนึ่งที่ช่วยหล่อเลี้ยงชีวิต
ไมโตคอนเดรียเป็นอวัยวะที่สำคัญที่สุดในกระบวนการออกซิเดชันของร่างกาย หากเนื้อเยื่อขาดออกซิเจน กระบวนการฟอสโฟรีเลชันออกซิเดชันของไมโตคอนเดรียก็ไม่สามารถดำเนินไปได้ตามปกติ ส่งผลให้การแปลง ADP เป็น ATP บกพร่อง และพลังงานที่ได้รับไม่เพียงพอต่อการรักษาความก้าวหน้าตามปกติของการทำงานทางสรีรวิทยาต่างๆ
การส่งออกซิเจนไปยังเนื้อเยื่อ
ปริมาณออกซิเจนในเลือดแดงCaO2=1.39*Hb*SaO2+0.003*PaO2(mmHg)
ความสามารถในการขนส่งออกซิเจน DO2=CO*CaO2
ระยะเวลาที่คนปกติต้องทนต่อภาวะหยุดหายใจได้
ขณะหายใจอากาศ:3.5นาที
เมื่อหายใจออกซิเจน 40%:5.0นาที
เมื่อหายใจออกซิเจน 100% : 11 นาที
การแลกเปลี่ยนก๊าซในปอด
ความดันบางส่วนของออกซิเจนในอากาศ (PiO2): 21.2kpa (159mmHg)
ความดันออกซิเจนบางส่วนในเซลล์ปอด (PaO2): 13.0kpa (97.5mmHg)
ความดันบางส่วนของหลอดเลือดดำผสมของออกซิเจน (PvO2): 5.3kpa (39.75mmHg)
ความดันออกซิเจนพัลส์สมดุล (PaO2): 12.7kpa (95.25mmHg)
สาเหตุของภาวะขาดออกซิเจนหรือออกซิเจนในเลือดต่ำ
- ภาวะหายใจไม่อิ่ม (A)
- การระบายอากาศ/การไหลเวียนของเลือด(VA/Qc)ความไม่สมส่วน(ก)
- การกระจายตัวลดลง(Aa)
- เพิ่มการไหลเวียนเลือดจากทางแยกขวาไปซ้าย (Qs/Qt Increased)
- ภาวะขาดออกซิเจนในบรรยากาศ(I)
- ภาวะขาดออกซิเจนในเลือด
- ภาวะขาดออกซิเจนในเลือด
- ภาวะขาดออกซิเจนของเนื้อเยื่อเป็นพิษ
ข้อจำกัดทางสรีรวิทยา
โดยทั่วไปเชื่อกันว่า PaO2 มีค่า 4.8KPa (36mmHg) ซึ่งเป็นขีดจำกัดการอยู่รอดของร่างกายมนุษย์
อันตรายจากภาวะขาดออกซิเจน
- สมอง : หากหยุดส่งออกซิเจนนาน 4-5 นาที ความเสียหายที่ไม่สามารถกลับคืนได้จะเกิดขึ้น
- หัวใจ: หัวใจใช้ออกซิเจนมากกว่าสมองและเป็นส่วนที่อ่อนไหวที่สุด
- ระบบประสาทส่วนกลาง : อ่อนไหว ทนต่อยาได้ไม่ดี
- การหายใจ: อาการบวมน้ำในปอด, หลอดลมหดเกร็ง, ปอดบวม
- ตับ ไต อื่นๆ: การทดแทนกรด ภาวะโพแทสเซียมในเลือดสูง ปริมาณเลือดเพิ่มขึ้น
อาการและสัญญาณของภาวะขาดออกซิเจนเฉียบพลัน
- ระบบทางเดินหายใจ : หายใจลำบาก ปอดบวม
- หลอดเลือดหัวใจ:ใจสั่น หัวใจเต้นผิดจังหวะ หัวใจเต้นผิดจังหวะ หลอดเลือดขยาย ช็อก
- ระบบประสาทส่วนกลาง: อาการสบายตัว ปวดศีรษะ อ่อนเพลีย การตัดสินใจบกพร่อง พฤติกรรมไม่แม่นยำ เฉื่อยชา กระสับกระส่าย เลือดออกที่จอประสาทตา ชัก โคม่า
- เส้นประสาทกล้ามเนื้อ: อ่อนแรง, อาการสั่น, การตอบสนองไวเกินไป, อาการอะแท็กเซีย
- การเผาผลาญ: การกักเก็บน้ำและโซเดียม กรดเกิน
ระดับของภาวะขาดออกซิเจนในเลือด
ระดับอ่อน: ไม่มีอาการเขียวคล้ำ PaO2>6.67KPa(50mmHg); SaO2<90%
ปานกลาง: ไซยาโนติก PaO2 4-6.67KPa (30-50mmHg); SaO2 60-80%
รุนแรง: เขียวคล้ำมาก PaO2 < 4KPa (30mmHg); SaO2 < 60%
PvO2 ความดันบางส่วนของออกซิเจนในหลอดเลือดดำผสม
PvO2 สามารถแสดงค่า PO2 เฉลี่ยของเนื้อเยื่อแต่ละชิ้นและทำหน้าที่เป็นตัวบ่งชี้ภาวะขาดออกซิเจนของเนื้อเยื่อ
ค่าปกติของ PVO2: 39±3.4mmHg.
ภาวะเนื้อเยื่อขาดออกซิเจน <35mmHg
ในการวัด PVO2 จะต้องนำเลือดมาจากหลอดเลือดแดงปอดหรือห้องโถงขวา
ข้อบ่งชี้ในการบำบัดด้วยออกซิเจน
เทอร์โม อิชิฮาระ เสนอ PaO2=8Kp(60mmHg)
PaO2<8Kp ระหว่าง 6.67-7.32Kp(50-55mmHg) ข้อบ่งชี้สำหรับการบำบัดด้วยออกซิเจนในระยะยาว
PaO2=7.3Kpa(55mmHg) จำเป็นต้องได้รับออกซิเจนบำบัด
แนวทางการบำบัดด้วยออกซิเจนเฉียบพลัน
ข้อบ่งชี้ที่ยอมรับได้:
- ภาวะขาดออกซิเจนเฉียบพลัน (PaO2<60mmHg;SaO<90%)
- หัวใจเต้นและหยุดหายใจ
- ความดันโลหิตต่ำ (ความดันโลหิตซิสโตลิก < 90 มิลลิเมตรปรอท)
- การทำงานของหัวใจต่ำและกรดเมตาโบลิก (HCO3<18mmol/L)
- ภาวะหายใจลำบาก (R>24/นาที)
- พิษคาร์บอนมอนอกไซด์
ภาวะระบบทางเดินหายใจล้มเหลวและการบำบัดด้วยออกซิเจน
ภาวะหายใจล้มเหลวเฉียบพลัน: การหายใจเอาออกซิเจนเข้าไปโดยไม่ได้ควบคุม
ARDS:ใช้ peep ระวังพิษออกซิเจน
พิษ CO: ออกซิเจนแรงดันสูง
ภาวะระบบทางเดินหายใจล้มเหลวเรื้อรัง: การบำบัดด้วยออกซิเจนแบบควบคุม
หลักการสำคัญ 3 ประการของการบำบัดด้วยออกซิเจนแบบควบคุม:
- ในระยะเริ่มแรกของการสูดออกซิเจน (สัปดาห์แรก) ความเข้มข้นของการสูดออกซิเจน <35%
- ในระยะเริ่มต้นของการบำบัดด้วยออกซิเจน ให้สูดดมอย่างต่อเนื่องเป็นเวลา 24 ชั่วโมง
- ระยะเวลาการรักษา: >3-4 สัปดาห์→สูดออกซิเจนเป็นระยะๆ (12-18 ชม./วัน) * ครึ่งปี
→การบำบัดด้วยออกซิเจนที่บ้าน
การเปลี่ยนแปลงรูปแบบของ PaO2 และ PaCO2 ในระหว่างการบำบัดด้วยออกซิเจน
ช่วงการเพิ่มขึ้นของ PaCO2 ในช่วง 1 ถึง 3 วันแรกของการบำบัดด้วยออกซิเจนมีความสัมพันธ์เชิงบวกที่อ่อนแอโดยค่าการเปลี่ยนแปลง PaO2 * 0.3-0.7
PaCO2 ภายใต้การดมยาสลบด้วย CO2 อยู่ที่ประมาณ 9.3KPa (70mmHg)
เพิ่ม PaO2 เป็น 7.33KPa (55mmHg) ภายใน 2-3 ชั่วโมงหลังการสูดออกซิเจน
ระยะกลาง (7-21 วัน) PaCO2 ลดลงอย่างรวดเร็ว และ PaO2↑ แสดงให้เห็นถึงความสัมพันธ์เชิงลบอย่างชัดเจน
ในช่วงหลัง (วัน 22-28) PaO2↑ ไม่สำคัญ และ PaCO2 จะลดลงอีก
การประเมินผลการบำบัดด้วยออกซิเจน
PaO2-PaCO2:5.3-8KPa (40-60มม.ปรอท)
ผลลัพธ์น่าทึ่ง: ความแตกต่าง>2.67KPa (20mmHg)
ผลการรักษาที่น่าพอใจ: ความแตกต่างคือ 2-2.26KPa (15-20mmHg)
ประสิทธิภาพต่ำ: ความแตกต่าง<2KPa(16mmHg)
การติดตามและจัดการการบำบัดด้วยออกซิเจน
- สังเกตก๊าซในเลือด ความรู้สึกตัว พลังงาน อาการเขียวคล้ำ การหายใจ อัตราการเต้นของหัวใจ ความดันโลหิต และการไอ
- ออกซิเจนจะต้องได้รับความชื้นและความอบอุ่น
- ตรวจสอบสายสวนและการอุดตันของโพรงจมูกก่อนสูดออกซิเจน
- หลังจากสูดออกซิเจนสองครั้งแล้ว ควรขัดถูและฆ่าเชื้อเครื่องมือสูดออกซิเจน
- ตรวจสอบมาตรวัดอัตราการไหลของออกซิเจนเป็นประจำ ฆ่าเชื้อขวดเพิ่มความชื้น และเปลี่ยนน้ำทุกวัน ระดับของเหลวอยู่ที่ประมาณ 10 ซม.
- ควรมีขวดเพิ่มความชื้นและรักษาอุณหภูมิน้ำไว้ที่ 70-80 องศา
ข้อดีและข้อเสีย
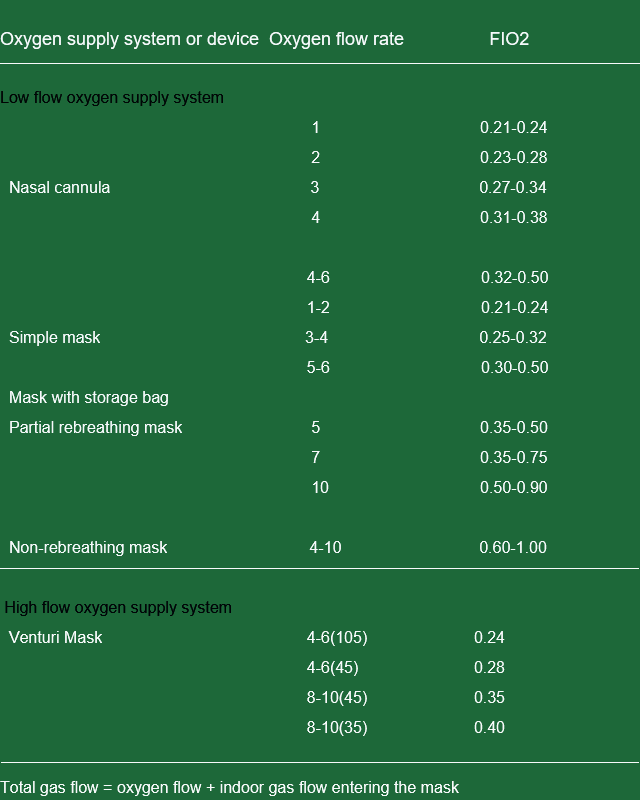
การใส่สายสวนจมูกและการคัดจมูก
- ข้อดี : ง่าย สะดวกสบาย ไม่กระทบต่อผู้ป่วย อาการไอ หรือการรับประทานอาหาร
- จุดด้อย : ความเข้มข้นไม่คงที่ หายใจไม่สะดวก ระคายเคืองต่อเยื่อเมือก
หน้ากาก
- ข้อดี : ความเข้มข้นค่อนข้างคงที่และมีการกระตุ้นน้อยมาก
- ข้อเสีย : มีผลต่อการขับเสมหะและการรับประทานอาหารในระดับหนึ่ง
ข้อบ่งชี้ในการขาดออกซิเจน
- รู้สึกมีสติและรู้สึกดีขึ้น
- อาการเขียวคล้ำหายไป
- PaO2>8KPa (60mmHg) PaO2 ไม่ลดลง 3 วันหลังจากการถอนออกซิเจน
- Paco2<6.67 กิโลปาสคาล (50 มิลลิเมตรปรอท)
- การหายใจราบรื่นขึ้น
- อัตราการเต้นของหัวใจจะช้าลง ภาวะหัวใจเต้นผิดจังหวะจะดีขึ้น และความดันโลหิตจะปกติ ก่อนทำการดึงออกซิเจนออก ต้องหยุดการสูดออกซิเจน (12-18 ชั่วโมงต่อวัน) เป็นเวลา 7-8 วัน เพื่อสังเกตการเปลี่ยนแปลงของก๊าซในเลือด
ข้อบ่งชี้สำหรับการบำบัดด้วยออกซิเจนในระยะยาว
- PaO2 < 7.32KPa (55mmHg)/PvO2 < 4.66KPa (55mmHg) อาการคงที่ และปริมาณก๊าซในเลือด น้ำหนัก และ FEV1 ไม่เปลี่ยนแปลงมากนักภายใน 3 สัปดาห์
- โรคหลอดลมอักเสบเรื้อรังและถุงลมโป่งพองที่มี FEV2 น้อยกว่า 1.2 ลิตร
- ภาวะขาดออกซิเจนในตอนกลางคืนหรือภาวะหยุดหายใจขณะหลับ
- ผู้ที่ออกกำลังกายแล้วมีภาวะขาดออกซิเจนในเลือดหรือโรคปอดอุดกั้นเรื้อรังที่อยู่ในช่วงสงบและต้องการเดินทางระยะทางสั้นๆ
การบำบัดด้วยออกซิเจนระยะยาวเกี่ยวข้องกับการสูดดมออกซิเจนอย่างต่อเนื่องเป็นเวลา 6 เดือนถึง 3 ปี
ผลข้างเคียงและการป้องกันการบำบัดด้วยออกซิเจน
- พิษออกซิเจน: ความเข้มข้นสูงสุดที่ปลอดภัยของการสูดดมออกซิเจนคือ 40% พิษออกซิเจนอาจเกิดขึ้นได้หลังจากเกิน 50% เป็นเวลา 48 ชั่วโมง การป้องกัน: หลีกเลี่ยงการสูดดมออกซิเจนที่มีความเข้มข้นสูงเป็นเวลานาน
- ภาวะปอดแฟบ: การป้องกัน: ควบคุมความเข้มข้นของออกซิเจน ส่งเสริมการพลิกตัวบ่อยขึ้น เปลี่ยนตำแหน่งร่างกาย และส่งเสริมการขับเสมหะ
- อาการเสมหะแห้งจากทางเดินหายใจ การป้องกัน: เพิ่มความชื้นให้กับก๊าซที่สูดดมเข้าไป และทำการสูดดมละอองฝอยอย่างสม่ำเสมอ
- ภาวะเนื้อเยื่อพังผืดที่เลนส์ส่วนหลังโต: พบได้เฉพาะในทารกแรกเกิด โดยเฉพาะทารกคลอดก่อนกำหนด การป้องกัน: ควบคุมความเข้มข้นของออกซิเจนให้ต่ำกว่า 40% และควบคุม PaO2 ที่ 13.3-16.3KPa
- ภาวะหยุดหายใจ: พบในผู้ป่วยที่มีภาวะออกซิเจนในเลือดต่ำและมีการกักเก็บคาร์บอนไดออกไซด์หลังจากสูดออกซิเจนที่มีความเข้มข้นสูง การป้องกัน: ให้ออกซิเจนอย่างต่อเนื่องเมื่ออัตราการไหลต่ำ
ภาวะพิษจากออกซิเจน
แนวคิด: ผลกระทบพิษต่อเซลล์เนื้อเยื่อที่เกิดจากการหายใจเอาออกซิเจนเข้าไปที่ความดัน 0.5 บรรยากาศเรียกว่าพิษออกซิเจน
การเกิดพิษจากออกซิเจนขึ้นอยู่กับความดันบางส่วนของออกซิเจนมากกว่าความเข้มข้นของออกซิเจน
ประเภทของภาวะพิษจากออกซิเจน
พิษออกซิเจนในปอด
เหตุผล: สูดออกซิเจนที่ความดันประมาณ 1 บรรยากาศเป็นเวลา 8 ชั่วโมง
อาการทางคลินิก: ปวดหลังกระดูกสันอก ไอ หายใจลำบาก สมรรถภาพในการหายใจลดลง และ PaO2 ลดลง ปอดมีรอยโรคอักเสบ โดยมีเซลล์อักเสบแทรกซึม เลือดคั่ง บวม และปอดแฟบ
การป้องกันและการรักษา: ควบคุมความเข้มข้นและเวลาของการหายใจออกซิเจน
พิษออกซิเจนในสมอง
สาเหตุ: การหายใจเอาออกซิเจนเข้าไปเกิน 2-3 บรรยากาศ
อาการทางคลินิก: การมองเห็นและการได้ยินบกพร่อง คลื่นไส้ ชัก เป็นลม และอาการทางระบบประสาทอื่นๆ ในกรณีรุนแรงอาจถึงขั้นโคม่าและเสียชีวิตได้
เวลาโพสต์: 12-12-2024
